2026 מְחַבֵּר: Priscilla Miln | miln@babymagazinclub.com. שונה לאחרונה: 2025-01-22 18:00:53
טכנולוגיות מודרניות ופיתוח המדע מאפשרים, אם לא לרפא אי פוריות, אז להביא ילד עם אבחנה כזו. ישנן סיבות רבות לאי היכולת להרות באופן טבעי. יותר ויותר משתמשים בהפריה חוץ גופית, שהיא די יקרה. לא כל זוג יכול להרשות לעצמו הליך כזה, והוא לא מתבצע בכל הערים. לשם כך, משרד הבריאות יצר תוכנית להפריה חוץ גופית בחינם במסגרת CHI. במאמר זה נשקול את האינדיקציות להפריה חוץ גופית. הוא גם ידבר על תהליך היישום שלו ועל תכונות ההכנה.
ההתוויות הנפוצות ביותר להפריה חוץ גופית בנשים

הגורם לאי-פוריות של זוג יכול להיות גם בגוף הגברי וגם בנקבה. בגלל זהזה יהיה הגיוני לחלק את כל הסיבות לקבוצות. קודם כל, נשקול את האינדיקציות להפריה חוץ גופית בנשים. אלה כוללים את הדברים הבאים:
- אי פוריות אנדוקרינית. מדובר בהפרה בתהליך הביוץ, שהיא הסיבה הרלוונטית ביותר לחוסר היכולת להיכנס להריון. אי פוריות אנדוקרינית מלווה באנובולציה, כלומר הפרה במחזור החודשי, המובילה לחוסר אפשרות הבשלה של הביצית ושחרורה מהזקיק. יחד עם זאת, משך המחזור אינו שונה מזה הבריא. כתוצאה מחריגות מופרעת ייצור הורמון הפרוגסטרון, מה שמוביל לחוסר יכולת להיכנס להריון או להפלות. התרופה לאי-פוריות אנדוקרינית היא נטילת תרופות הורמונליות הממריצות ביוץ. אם תוך 6 חודשים התוצאה לא מושגת, אז האנובולציה הופכת אינדיקציה להפריה חוץ גופית. לאחר ההליך, רוב הנשים עם אבחנה זו הצליחו להיכנס להריון וללדת ילד. הכל עוסק בתרופות שמעוררות ביוץ-על.
- אי פוריות טובל-פריטונאלית היא האינדיקציה השנייה בשכיחותה להפריה חוץ גופית. כתוצאה מהתפתחות מחלה כזו מופיעות הידבקויות באיברי האגן, מה שמוביל לחוסר יכולת של החצוצרות לתפקד כראוי. ביצית מופרית לא יכולה לעבור דרכם. אותה קטגוריית אינדיקציות כוללת התכווצויות חלשות של הצינורות, שבגללן התא אינו מגיע לרחם. פתולוגיה זו יכולה להתרחש כתוצאה ממחלות זיהומיות בבטן, הריון חוץ רחמי, דלקת בחצוצרות ובשחלות, סיבוכים לאחר ניתוח או התערבויות כירורגיות. מIVF פותר את הבעיה הזו.
- אנדומטריוזיס חמורה היא אינדיקציה נפוצה לא פחות להפריה חוץ גופית, שבמהלכה השכבה הפנימית של הרחם גדלה באופן פעיל מאוד ומתחילה לחרוג ממנה. הסכנה של המחלה טמונה בעובדה שהיא לא כואבת ואולי אפילו לא מורגשת על ידי אישה. הטיפול במחלה מתבצע או בעזרת טיפול (עם שימוש בהורמונים), או בצורה ניתנת לניתוח. אם האפשרויות הקודמות לא הביאו תוצאות, פנה ל-IVF.
עדות אחרת הנוגעת לנשים

ברפואה, ישנם מספר גורמים המשפיעים על יכולת האישה להיכנס להריון, אך לעיתים רחוקות מתרחשים בפועל. אלה הם שנשקול כעת.
- תסמונת השחלות הפוליציסטיות היא אינדיקציה להפריה חוץ גופית. זה לא קורה לעתים קרובות מאוד. המחלה מובילה לשיבוש השחלות. לעתים קרובות, רמת ההורמונים הגבריים עולה באופן משמעותי. זה מוביל לסימנים גלויים כמו התקרחות, אקנה, חוסר מחזור, השמנת יתר. הטיפול מתחיל בעיקר בטיפול הממריץ את הביוץ. אם זה לא הביא תוצאות, IVF מתבצע.
- ג'נסיס לא ברור הפך לאחרונה להתוויה רשמית להפריה חוץ גופית. מלווה ברווחת שני בני הזוג ובאפשרות להיכנס להריון, אך למרות זאת, כל הניסיונות לא מצליחים. אין יותר מ-5% ממקרים כאלה, שכן טכנולוגיות מודרניות מאפשרות לקבוע את הגורם לאי-פוריות.
- אי פוריות אימונולוגית נדירה מאוד ומלווה בהופעתם והתפתחותם של גופי אנטי-זרע. הם יכולים להופיע אצל גברים ונשים כאחד. הם פוגעים בזרעונים, נצמדים לזנב ומונעים מהם להיכנס לביצית. הסיבות לאי פוריות כזו ידועות מעט, ולכן, קודם כל, האישה מוזמנת שוב לעבור קורס טיפול בהורמונים. השלב השני הוא IVF.
- גורם הגיל מהווה אינדיקציה להפריה חוץ-גופית, שנפוצה יותר ויותר בשנים האחרונות. ככל שהאישה מתבגרת, כך מתקדמים התהליכים בגופה לאט יותר, וזה תקף לא רק לגבי הביוץ. כתוצאה מכך, ייתכנו בעיות בהריון. נשים רבות משתמשות ב"תוכנית האימהות המושהית", הכוללת הסרה של כמה תאים בוגרים לילדות בגיל 20 לערך. הם נשמרים קפואים במשך שנים רבות. בכל זמן שנוח למטופלת, היא יכולה לבצע את הליך הפריה חוץ גופית עם התאים שלה.
פתולוגיות זרע כאינדיקציות להפריה חוץ גופית

בעיות בהרות ילד יכולות להופיע בכל זוג, ובמקרה זה יש לבחון את שני בני הזוג. אחרי הכל, ישנן מספר אינדיקציות להפריה חוץ גופית בגברים. הבה נבחן בפירוט את הפתולוגיות של זרע, מהן:
- Oligozoospermia, כלומר ירידה במספר הזרע בזרע.
- Teratozoospermia, כאשר הזרע מכיל מספר רב של תאים מעוותים עם זנב קצר, הפרעות בראש, מבנה. יכול להיות שיש זרעונים עם שני ראשים, הם לא מסוגליםלהפרות את תא האישה.
- אסתנוזוספרמיה שכיחה מאוד והיא מורכבת ממהירות מופחתת של זרעונים. השלב החמור שלו נקרא אקינוספרמיה, כאשר התאים איבדו לחלוטין את יכולת התנועה. פתולוגיות כאלה נוצרות לעתים קרובות כתוצאה משימוש מופרז באלכוהול, טבק.
- היפוספרמיה היא הפרשה של כמות קטנה של זרע כתוצאה מקיום יחסי מין. אם כמות החומר אינה עולה על 2 מ"ל, הדבר מצביע על מחלה.
- יש אפילו נקרוספרמיה, שבה יש יותר זרעונים מתים בזרע מאשר חיים.
- פוליספרמיה פירושה עליה משמעותית בכמות הזרע והתאים הזכריים שבו. במקרה זה, ישנם תאים רבים, אך הם אינם יכולים להפרות את הביצית - יכולת החדירה שלהם מופחתת משמעותית.
- פיוספרמיה היא צורה של פתולוגיה שבה יש מוגלה בזרע. זה בדרך כלל תוצאה של מחלות שונות.
- אזוספרמיה היא מחלה שבה אין זרע בזרע.
- אספרמיה הוא מצב שבו אין זרע כלל.
כל המצבים הפתולוגיים האלה הם אינדיקציות להפריה חוץ גופית.
אינדיקציות אחרות לגברים
יש עוד שתי סיבות שמובילות לאי פוריות של גבר. שקול אותם ביתר פירוט:
- Varicocele, כלומר דליות של האשך או תעלת הזרע. סיבה זו מתרחשת ב-40% ממקרי אי פוריות הגבר. התרחבות הוורידים מביאה לעלייה בטמפרטורה וליצירת תנאים לא נוחים להתפתחותזרעונים. ברוב המקרים זה מטופל בניתוח. אם זה לא הביא תוצאות חיוביות, המחלה הופכת לאינדיקציה להפריה חוץ גופית.
- אי פוריות אימונולוגית משכפלת סוג של אותו שם הנוגע לאי פוריות נשית. בגופו של גבר נוצרים גופים אנטי-זרעונים. הם יכולים להתרחש כתוצאה מטראומה, דליות, נטייה תורשתית.
אינדיקציות לשני בני הזוג

כל מחלה גנטית וחריגות הן אינדיקציות לפרוטוקולי IVF. בנוסף, מתבצעת אבחון טרום השרשה, המאפשר לזהות חריגות ומחלות. אינדיקציות הן לא רק הגורמים הקלאסיים לאי פוריות שתוארו לעיל, אלא גם המצבים הבאים:
- הפרעות גנטיות.
- בני הזוג מעל גיל 35.
- מחלות כרוניות המובילות לאי פוריות.
- חמצת הריון בהיסטוריה הקלינית של אישה.
- חוסר יכולת להביא ילד לעולם.
אבחון טרום השרשה מאפשר לך לייצר תוצאות ונתונים על בריאותם של אישה וגבר, שיסייעו להגדיל את הסיכויים להצלחת IVF.
הפריה חוץ גופית חינם
בשטח רוסיה, קיים צו של משרד הבריאות מס' 107n, המסדיר את ההליך והעילות להפריה חוץ גופית בחינם. החוק אומר שאישה וגבר, נשואים ולא נשואים כאחד, יכולים לממש את הזכות לחופשיהפריית מבחנה. אישה שרווקה יכולה גם לממש זכות זו.
אילו אינדיקציות להפריה חוץ גופית קובע החוק?
- אי פוריות שלא טופלה בהצלחה. לא משנה מה הסיבה והצורה של חוסר היכולת להביא ילד לעולם.
- מחלות שבהן הריון לא יכול להתרחש בעצמו, יש צורך בהפריה חוץ גופית.
מבחר מטופלים

קודם כל נקבעים הסיבה לאי-פוריות והתוויות להפריה חוץ גופית לפי ביטוח רפואי חובה. במסגרת שלב זה מוערך מצבם האנדוקריני של החולים וכן מצב הביוץ של האישה. מוערכים סבלנות הצינורות ויכולת תפקוד תקין של אברי האגן. בודקים את רירית הרחם, עוביו, מידותיו וגבולותיו. זרע של גבר נבדק כדי לזהות פתולוגיות. כמו כן, שני בני הזוג (התושבים המשותפים) נבדקים לגילוי זיהומים. כך מחושבת הסיבה לכך שבני הזוג אינם יכולים להביא ילדים לעולם, ומתקבלת מסקנה לגבי ההתוויות להפריה חוץ גופית לפי ביטוח רפואי חובה. משך שלב זה משתנה בין 3 ל-6 חודשים. לאחר מכן, הפעולות הבאות מתבצעות:
- בשלב השני, הרופא מזהה אפשרות לריפוי הבעיה, מופעלים סוגים שונים של טיפול, ניתנים סוגים שונים של סיוע. במקרה זה, משך השלב עשוי להתעכב עד 12 חודשים.
- מיד לפני ההליך מתבצעת בדיקה מלאה של גבר ואישה. הדם נבדק עבור נוגדנים לנגיף הכשל החיסוני האנושי, הרפס, בדיקות מולקולריות לאיתור ציטומגלווירוס, כלמידיה, מיקופלזמה,ureaplasma, treponema.
- נשים עוברות בדיקות נוספות - ספירת דם מלאה, ניתוח ביוכימי, ניתוח שתן, פלואורוגרפיה, א.ק.ג, ספינות נרתיק. זה מצריך גם קביעת נוגדנים לאדמת, ציטולוגיה של צוואר הרחם, התייעצות עם מטפל.
- לנשים מעל גיל 35 רושמים ממוגרפיה, ועד גיל 35 מבצעים אולטרסאונד של בלוטות החלב.
- גברים עוברים בדיקת זרע.
- אם יש מחלות של איברי האגן, אז הם מטופלים.
- בנוכחות סוגים מסוימים של פתולוגיות, נקבעות התייעצויות עם מומחים בתחומים שונים.
ניהול תוכנית IVF בסיסית

החוק מסדיר בפירוט לא רק את ההתוויות להפריה חוץ גופית לפי הפוליסה, אלא גם את הליך ההליך, שאינו שונה מההליך בתשלום. שלבי עבודה:
- גירוי על-ביוץ הוא השלב הראשון בעבודה, הכולל נטילת תרופות מקבוצת המנוטרופינים והגונדוטרופינים על ידי אישה. הן מסוגלות להגביר משמעותית את יעילות השחלות ולייצר רבות במקום ביצית אחת. הכמות תלויה באינדיקציות האישיות ובסוג הפרוטוקול. כל זה נדון עם הרופא בשלב ההכנה. המינון והתגובה של גוף האישה מנוטרים בצורת טבלאות, בהתאם להתאים את ההליך להליך.
- ניקוב ביציות מגוף המטופל. בעזרת טכניקה טרנסווגינלית, כל הביציות שהבשילו נלקחות מהשחלה. בשלב זה, השתמשהרדמה, לכן נוכחות של רופא מרדים היא חובה במהלך ההליך.
- בתנאים מלאכותיים קרובים לטבעיים, היתוך של תאים נקביים וזכריים מובטח, וכתוצאה מכך להפריה חוץ גופית.
- תרבית עוברים כרוכה בתהליך של בחירת התאים המופריים החזקים ביותר על ידי עובר מומחה. הם גדלים בתנאים מלאכותיים.
- השלב האחרון הוא השתלת תאים מופרים לתוך חלל הרחם. לא מומלץ להשתיל יותר מ-2 עוברים בהליך אחד. אם המטופלת רוצה להשתיל 3 עוברים, היא נותנת את הסכמתה בכתב.
- לאחר 12-14 ימים, עובדת ההיריון נבדקת.
הגבלות על השימוש ב-IVF

IVF מסיבות רפואיות, כמו לכל הליך אחר, יש מגבלות והתוויות נגד. הגבלות הפריה חוץ גופיות הן:
- ירידה ברזרבה השחלתית, המתגלה בשלב ההכנה לפרוצדורה באמצעות תוצאות אולטרסאונד או דם עבור הורמונים אנטי-מולריים. רזרבה שחלתית היא אינדיקטור למאגר הביציות בשחלה שהונחה לפני הלידה באישה.
- מצבים של חולים שבהם תוכניות אחרות יהיו יעילות יותר, למשל הפריה עם תאי תורמים, תאים משומרים, פונדקאות.
- מחלות הקשורות למגדר. אצל נשים מדובר בהמופיליה, ניוון שרירים ועוד. במקרה הזה, לפניIVF מפנה מטופלים לגנטיקאי מומחה.
התוויות נגד להפריה חוץ גופית
החוק קובע מגוון שלם של אינדיקציות והתוויות נגד להפריה חוץ גופית. אם ניתחנו את הראשון בפירוט קודם לכן, נפרט את התוויות הנגד כעת:
- מחלות זיהומיות או טפיליות. אלה כוללים צורות שונות של שחפת, דלקת כבד נגיפית בכל צורות הביטוי. כמו כן מחלה הנגרמת ממחסור חיסוני אנושי, עגבת אצל גבר או אישה. התווית נגד כזו רלוונטית עד לרגע הריפוי.
- ניאופלזמות. זה כולל ניאופלזמות ממאירות בכל מקום. גידולים שפירים המשפיעים על הרחם או השחלות הם גם התווית נגד להפריה חוץ גופית.
- מחלות של הדם והאיברים ההמטופואטיים. זה כולל צורות חריפות של לוקמיה, אנמיה אפלסטית, צורות חריפות של אנמיה המוליטית, לוקמיה מיאלואידית כרונית, לימפומות בסיכון גבוה ועוד. ניתן לראות את רשימת המחלות המלאה בנספח מס' 2 לצו.
- מחלות של המערכת האנדוקרינית והפרעות מטבוליות. זה כולל סוכרת עם אי ספיקת כליות, או מצב לאחר השתלת כליה, או רטינופתיה מתקדמת. בנוסף לצורות אלו של סוכרת, אסור להתווית יתר של בלוטת התריס.
- הפרעות נפשיות הן התוויות נגד חמורות. אלו הן פסיכוזה, דמנציה, הפרעות ניווניות תורשתיות, הפרעות רגשיות ומחלות הנגרמות משימוש בחומרים פסיכואקטיביים.
- מחלות של מערכת העצבים הקשורותהפרעות נפשיות ומוטוריות בולטות.
- מחלות של מערכת הדם, סוגים שונים של מומי לב, קרדיומיופתיה, מחלת Aerz, השלכות של יתר לחץ דם ריאתי, מחלות כלי דם שונות, יתר לחץ דם.
- מחלות בדרכי הנשימה.
- הפרעות עיכול.
- מחלות של מערכת גניטורינארית.
- הפרעות התפתחותיות מולדות.
- פתולוגיות בעצם, שרירים ורקמות חיבור.
- סיבוכים בהריון ולידה קודמים.
- הרעלה ופציעה מסיבות חיצוניות.
כל התוויות הנגד הללו מאובחנות על ידי הרופא במהלך שלב ההכנה, וכתוצאה מכך נוצרות תוכניות אחרות המתאימות לכל מקרה ספציפי.
מוּמלָץ:
שמיכת אינפרא אדום: תיאור, עיקרון הפעולה, מדריך הוראות, יישום, אינדיקציות והתוויות נגד

פיתוחים מדעיים וטכנולוגיים מודרניים נועדו לשפר ולהקל על איכות העולם הסובב אותנו, כמו גם לחסוך זמן בקצב החיים המואץ שלנו. אחד החידושים האחרונים שהוכנסו לחיים היה שמיכת אינפרא אדום. הוא מושרש היטב ונמצא בשימוש נרחב בתחומים שונים של קוסמטולוגיה ורפואה
הפריה חוץ גופית. התוויות נגד להפריה חוץ גופית בנשים וגברים

מספר רב של זוגות שהתמודדו עם האבחנה הנוראה של אי פוריות כבר הפכו להורים מאושרים היום. כל זה התאפשר רק הודות להתפתחויות מדעיות וניסיון רב שנים בהתעברות מבחנה. ילדים שנולדו באמצעות הפריה חוץ גופית אינם שונים מהשאר. וכמה מהם כבר הפכו לאמהות ואבות בעצמם, ובאופן טבעי
מחלות עור בחתולים: רשימת מחלות, תיאור עם תמונה, סיבות ושיטות טיפול
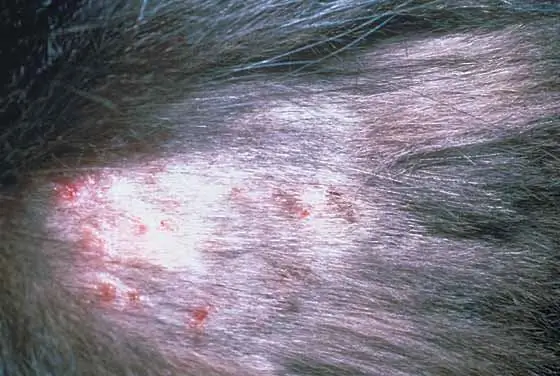
עורם של חיות המחמד נחשף באופן קבוע להשפעות שליליות שונות, הן ננשכות על ידי פרעושים, קרציות וטפילים מוצצי דם שונים. כתוצאה מכך עלולות להופיע מחלות עור שונות בחתולים, כמו גם בעיות בפרווה. חשוב מאוד לאבחן ולטפל בצורה מדויקת. זה ימנע את התרחשותם של סיבוכים מסוכנים
אולטרסאונד של צוואר הרחם במהלך ההריון: תור לרופא, תכונות ושיטות ביצוע, אינדיקציות, התוויות נגד, מחלות שזוהו והטיפול בהן

אולטרסאונד של צוואר הרחם במהלך ההריון הוא אחד המחקרים החשובים ביותר. על פי עדותו נקבעות פתולוגיות ומחלות שעלולות להיות מסוכנות לאישה ולהתפתחות העובר. אבחון סטיות בזמן יאפשר לרשום טיפול התורם להמשך הקורס המועיל של כל תקופת לידת הילד
"Cetrotide" להפריה חוץ גופית: ביקורות, עבורן נקבעו התוצאות

IVF הוא הליך נפוץ מאוד בשנים האחרונות, שבו נעשה שימוש פעיל על ידי זוגות שאין להם הזדמנות נוספת ללדת. ישנם ניואנסים וגורמים רבים המשפיעים על תוצאות האירוע. נשים לב לאחד התנאים להחדרה ופיתוח נוחים של התא, אנו נותנים ביקורות על "Cetrotide" בהפריה חוץ גופית. בואו ננתח איזה סוג של הליך זה, מדוע יש צורך בתרופה, מתי היא נקבעת והאם יש התוויות נגד. מידע זה יהיה שימושי לרבים

