2026 מְחַבֵּר: Priscilla Miln | miln@babymagazinclub.com. שונה לאחרונה: 2025-01-22 18:01:06
אישה בהריון עומדת בפני סכנות רבות. חלקם רעלת הריון ואקלמפסיה - מצבים פתולוגיים המתרחשים באמהות לעתיד. במאמר שלנו לא נדבר על מחלות עצמאיות, אלא על תסמונות של אי ספיקת איברים, המלווה בנגע חלקי של מערכת העצבים המרכזית במידה רבה או פחותה. תלמד על הגורמים לרעלת הריון ורעלת הריון, עזרה ראשונה וההשלכות הסבירות של בעיה זו ברגע זה.
מהי הפתולוגיה הזו
באישה או גברים שאינם בהריון, הפרעות כאלה לא יכולות להתרחש. העניין הוא שהבעיה מקורה במערכת "הריון - שליה - עובר". אף רופא עדיין לא מסוגל לנקוב בגורמים המדויקים ולתאר את הפתוגנזה של התפתחות מחלה זו, אך עם זאת, נדבר על הגורמים הסבירים ביותר המעוררים את התסמונת בסעיף הבא.
לפי מדענים רפואיים ממדינות מערביות, רעלת הריון והריון הן תסמונות המתרחשות כתוצאה מהתקדמות יתר לחץ דם. במדע הרפואה הביתית, לא כל כך מזמן, הייתה עמדה שונה במקצת, לפיה שתי התסמונותנחשבים לזנים של רעלת הריון.
רעלת הריון ורעלת הריון מתפתחות אצל נשים בהריון במהלך השליש השני, בדרך כלל לאחר השבוע ה-20. סימנים אופייניים לאי ספיקת איברים מרובה, האופייניים לרעלת הריון, הם יתר לחץ דם עורקי מתמשך, בצקת בגוף ובגפיים. הימצאות חלבון בשתן עשויה להעיד על התפתחות התסמונת - הרופאים קוראים לזה פרוטאינוריה.

בניגוד לרעלת הריון, רעלת הריון מלווה בהפרעות חמורות יותר המובילות לפגיעה בהמיספרות המוחיות. המטופל עלול לחוות תרדמת על רקע משבר יתר לחץ דם. מאפיינים מאוד של אקלמפסיה הם עוויתות, בלבול. בהיעדר טיפול רפואי מתאים, אישה נמצאת בסכנת חיים.
סיווג מחלות
בהתבסס על הטיפולוגיה שנקבעה על ידי ארגון הבריאות העולמי, תסמונת אי ספיקת איברים מרובה (רעלת הריון) יכולה להיות קלה או חמורה. השלב הראשוני של התפתחות הפתולוגיה הזו כולל יתר לחץ דם הריוני, שהוא החמרה של הצורה הכרונית של המחלה, הנגרמת על ידי הריון. רעלת הריון מאובחנת ברוב המקרים קודמת לרעלת הריון.
רופאי מיילדות-גינקולוגים רוסיים מחלקים אקלמפסיה לכמה סוגים, בהתאם לרגע שהתפתחה:
- בהריון - המהלך השכיח ביותר של התסמונת (מתרחש ב-80% מכלל מקרי אקלמפסיה);
- במהלך הלידה - בתהליך הלידה, ביטויתסמונת מאובחנת בכל אישה חמישית או שישית;
- לאחר לידה - פתולוגיה מתרחשת תוך יום לאחר הצירים, מהווה כ-2% מהמקרים.
בהתבסס על תוכן הפרוטוקולים הרפואיים, רעלת הריון ורעלת הריון מתאפיינות בדיוק באותם תסמיני תסמינים. בנוסף, הטיפול באי ספיקת איברים מרובה קלה וחמורה לא יהיה שונה. מסיבה זו, הסיווג והטיפולוגיה של אקלמפסיה אינם בעלי חשיבות עקרונית לרופא. הדבר היחיד שעשוי להיות תלוי במשטר הטיפול במקרה של תסמונת הוא אחת מצורות המחלה:
- אופייני, המאופיין ביתר לחץ דם (לחץ דם עולה על 140/90 מ"מ כספית), בצקת גוף, עלייה בלחץ הנוזל השדרתי ותכולת חלבון בשתן (0.6 גרם/ליטר או יותר עשוי להצביע על אקלמפסיה);
- לא טיפוסי, מתפתח במהלך צירים קשים אצל נשים עם מערכת עצבים מרכזית מוחלשת (בצקת מוחית, יתר לחץ דם עורקי לא קריטי, לחץ תוך גולגולתי מוגבר);
- ורמי - הסבירות לצורה זו של התסמונת גבוהה אצל אמהות לעתיד עם היסטוריה של מחלות כרוניות בכליות ובמערכת השתן לפני ההריון.
גורמים מעוררים
כפי שכבר צוין, הגורמים לרעלת הריון ורעלת הריון כמעט ולא ידועים כיום, מה שלא מאפשר לנקוב בשמותיהם במדויק. בוודאות מוחלטת, הרופאים יכולים לומר רק דבר אחד - מצב זה יכול להתפתח אך ורק אצל נשים הרות ולא אצלעוד.

יש כשלושה תריסר השערות והנחות שונות לגבי הגורמים לתסמונות. החזויים והמציאותיים ביותר הם כמה מהם:
- הפרעות גנטיות;
- thrombophilia, כולל תסמונת אנטי-פוספוליפיד;
- מחלות זיהומיות כרוניות (נגיף אפשטיין-בר, ציטומגלווירוס וכו').
מסבך את המצב ואת חוסר היכולת לדעת בוודאות האם בעיה זו תתרחש אצל אישה במהלך תקופת ההיריון בהיעדר או נוכחות של גורמים אלו. רופאים מודעים גם לעובדה שאי ספיקת שליה עוברית משמשת טריגר להתפתחות אקלמפסיה. הרופאים שוקלים גורמי סיכון אחרים הגורמים למחלה:
- נוכחות של אזכורים לרעלת הריון או אקלמפסיה בפרוטוקולים לניהול לידה והריון לפני הלידה הנוכחית;
- נוכחות התסמונת אצל האם או קרובי משפחה אחרים;
- הריון מרובה עוברים או ראשון;
- גיל מעל 40;
- מרווח ארוך בין ההריון הקודם והנוכחי (יותר מ-8 שנים);
- יתר לחץ דם עורקי כרוני;
- סוכרת;
- מחלת לב וכלי דם.
תכונות של סימפטומים
הסימנים העיקריים של רעלת הריון ורעלת הריון בנשים בהריון הם שלושה ביטויים:
- נפיחות של הגפיים והגוף;
- עלייה משמעותית בלחץ הדם;
- נוכחות של חלבון בפניםשתן.
כדי לאבחן תסמונת אי-ספיקת איברים מרובה באם לעתיד, מספיק כל סימפטום בשילוב עם יתר לחץ דם.
בצקת במחלה זו יכולה להיות מקומית במקומות שונים ובעלות חומרה שונה. אצל חלק מהנשים, נפיחות יכולה להופיע רק בפנים, אצל אחרות - ברגליים, ואצל אחרות - בכל הגוף. בניגוד לבצקת, המופיעה ברוב הנשים ההרות, בצקת אקלמפסיה אינה הופכת פחות בולטת לאחר שהייה ממושכת במצב אופקי. עם בצקת פתולוגית עקב רעלת הריון, החולה עולה במשקל במהירות בשליש השני.

בנוסף לנפיחות, לחץ דם מוגבר ופרוטאינוריה, לא נשללת האפשרות לתסמינים נוספים של המחלה. עקב נזק למערכת העצבים המרכזית הנגרם מיתר לחץ דם, ביטויים כגון:
- כאב ראש חמור;
- ראייה מטושטשת, רעלה, זבובים מול העיניים;
- כאב אפיגסטרי;
- הפרעות דיספפטיות (בחילות, הקאות, שלשולים);
- hypertonicity של השרירים;
- הפחתה בתפוקת השתן (פחות מ-400 מ"ל ליום);
- כאב במישוש הכבד;
- thrombocytopenia;
- עיכוב בגדילה עוברית.
התסמינים הראשונים של רעלת הריון חמורה הם סיבה בלתי מותנית לאשפוז של החולה בבית חולים מיילדותי. לאישה הרה מוצג טיפול, שמטרתו היאנורמליזציה של לחץ, הסרת נפיחות במוח ומניעת התפתחות אקלמפסיה.
טוקסיקוזיס ברעלת הריון אינו מהווה איום מסוים ואינו משפיע על אופי מהלך התסמונת. אקלמפסיה, בניגוד לרעלת הריון, מתבטאת בהתקפים עוויתיים הנגרמים מנזק מוחי עקב נפיחות של ההמיספרות ולחץ CSF מוגבר. לפיכך, פרכוסים יכולים להיחשב כסימן העיקרי של אקלמפסיה, שיכול להיות:
- סינגל;
- סידורי;
- לעורר תרדמת לאחר התקף.
לפעמים לאובדן ההכרה בחולים לא מקדימים התקפי עווית. החמרה פתאומית בכאב ראש, נדודי שינה, קפיצה חדה בלחץ מאותתים על הידרדרות מתקרבת במצב.
התכווצויות מתחילות לרוב בעוויתות בלתי מורגשים חזותית של שרירי הפנים, אשר עוברים בהדרגה לשרירי הגוף כולו. לרוב, לאחר סיום התקף עוויתי, ההכרה חוזרת, אך המטופלת אינה מסוגלת לדבר על רגשותיה, מכיוון שאינה זוכרת דבר. פרכוסים על רקע אקלמפסיה חוזרים על עצמם כאשר הם נחשפים לגירוי כלשהו, בין אם זה אור בהיר, צליל חזק, כאב או חוויות פנימיות. הסיבה במקרה זה היא ההתרגשות המוגברת של המוח, הנגרמת על ידי נפיחות ולחץ תוך גולגולתי גבוה.
איך לאבחן את התסמונת
רעלת הריון ואקלמפסיה בהריון הן בין הבעיות החמורות ביותר במיילדות. כדי למנוע הידרדרות של הרווחה, חשוב לעקוב אחר לחץ הדם ולעבור מדי פעם טיפול קלינימחקר:
- ניתוח שתן כללי (לפרוטאינוריה);
- בדיקת דם לקביעת רמת ההמוגלובין, מספר הטסיות ותאי הדם האדומים, תקופת הקרישה;
- אלקטרוקרדיוגרמה;
- בדיקת דם ביוכימית לריכוז של אוריאה, קריאטינין, בילירובין;
- CTG ואולטרסאונד עוברי;
- אולטרסאונד של כלי הרחם והשליה.

כל הליכי האבחון הללו מאפשרים זיהוי מוקדם של רעלת הריון ואקלמפסיה. טיפול חירום במרפאה יינתן לאישה, ללא קשר לחומרת ולחומרת התסמינים. עם זאת, גם מקורבים לאישה ההרה צריכים לדעת כיצד לפעול במקרה של התקף אקלמפטי.
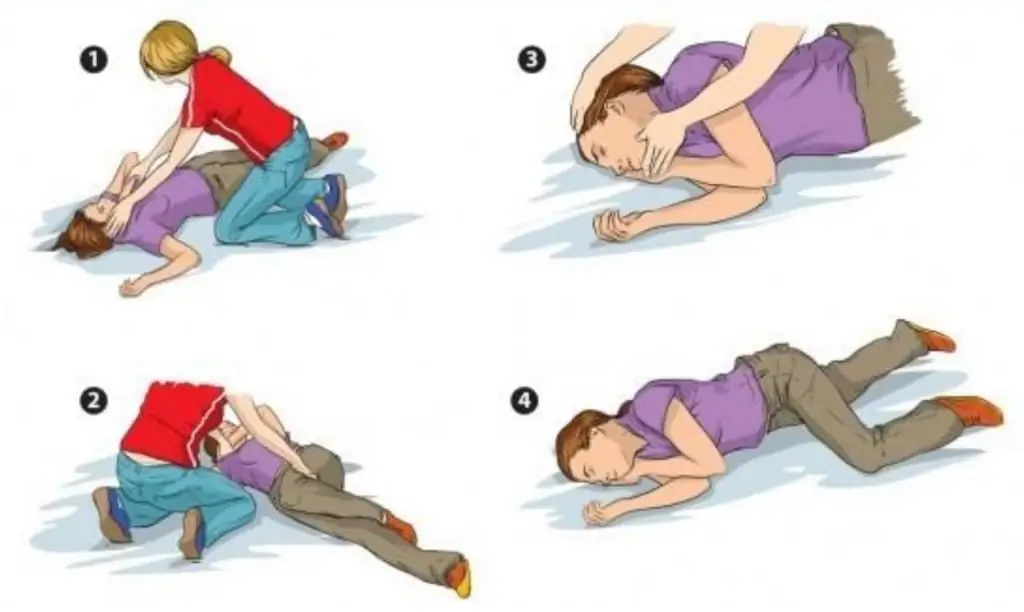
לפני שהאמבולנס מגיע
אלגוריתם טיפול חירום לאקלמפסיה ורעלת הריון הוא בעל חשיבות מיוחדת למטופל. קודם כל, אישה צריכה להיות מונחת על צד שמאל - זה ממזער את הסיכון לחנק עם הקאות, כמו גם הכנסת דם ותכולת קיבה לדרכי הנשימה ולריאות. יש להעביר את המטופלת בזהירות למשטח רך (מיטה, מזרון או ספה) כדי שבמהלך התקף העווית הבא היא לא תגרום לעצמה פציעות בשוגג. בזמן התקף אין צורך להחזיק את המטופלת, ללחוץ את ידיה ורגליה. במידת האפשר, בזמן עוויתות, חשוב להקפיד על אספקת חמצן דרך המסכה (קצב אופטימלי הוא 4-6 ליטר לדקה). ברגע שההתכווצות נגמרת, יש צורך לנקות את הפה ואת מעברי האף מליחה, הקאות, דם.

טיפול נוגד פרכוסים
עזרה ראשונה לאקלמפסיה ורעלת הריון אינה מספיקה כדי להקל על מצבו של החולה. אי אפשר להפסיק את ההתקפים בלי תרופות בתסמונת זו.
מומחי אמבולנסים נותנים מגנזיום גופרתי חולה מיד עם ההגעה. יתר על כן, המניפולציה צריכה להתבצע בשלבים, בהתאם לרצף הנכון. תמיסה של מגנזיה בריכוז 25% בכמות של 20 מ"ל מוזרקת לווריד. התרופה ניתנת בטפטוף למשך 10-15 דקות ולאחר מכן מפחיתים את המינון. לטיפול תחזוקה, 320 מ"ל של מי מלח מדולל ב-80 מ"ל של 25% מגנזיום גופרתי. הקצב האופטימלי של מתן התרופה הוא 11-22 טיפות לדקה. הזן את התרופה ברציפות במהלך היום. חידוש מחסור במגנזיום בגוף של אישה בהריון ימנע התקפים הבאים.
כאשר התמיסה ניתנת בקצב של 22 טיפות לדקה, 2 גרם של חומר יבש ייכנס לגוף האישה בכל שעה. במקביל למתן התרופה, יש צורך לעקוב אם מופיעים תסמינים של מנת יתר של מגנזיום, הכוללים את הביטויים הבאים:
- חצי נשימה (פחות מ-16 נשימות בדקה);
- עיכוב רפלקסים;
- הפחתת תפוקת השתן היומית ל-30 מ"ל לשעה.
במקרה של מנת יתר של תרופות המכילות מגנזיום, יש להפסיק את השימוש בהן ובעתיד הקרוב להכניס תרופת נגד לאישה ההרה - 10 מ ל סידן גלוקונאט בריכוז 10%. טיפול נוגד פרכוסים מתבצע בלשארית ההריון כל עוד קיים סיכון לאקלמפסיה.
אם, לאחר מתן מגנזיה, הפרכוסים חוזרים, נותנים למטופל תרופה נוספת וחזקה יותר - לרוב דיאזפאם. בממוצע, 10 מ"ג מהתרופה מוזרקים לגוף במשך שתי דקות. עם חידוש התקפים עוויתיים, התרופה חוזרת באותו מינון. אם הפרכוסים אינם חוזרים במהלך 15-20 הדקות הבאות, מתחיל טיפול תומך: 500 מ"ל של מי מלח משמשים ל-40 מ"ג של Diazepam. התרופות ניתנות במשך 6-8 שעות.
הורדת לחץ דם
תחום חשוב נוסף במתן טיפול חירום לאקלמפסיה ורעלת הריון הוא השפעת התרופה נגד יתר לחץ דם. מדענים הצליחו להוכיח כי השימוש בתרופות אחרות אינו ממלא תפקיד משמעותי בייצוב מצבה של האישה ובהתפתחות העובר. לא נוגדי חמצון ולא משתנים יכולים לעזור עם תסמונת זו בנשים הרות. טיפול כזה לא יביא שום תועלת. אקלמפסיה ורעלת הריון מטופלות רק באופן סימפטומטי, כלומר בשימוש בתרופות נוגדות פרכוסים ותרופות נגד יתר לחץ דם.

במיילדות, רעלת הריון ואקלמפסיה הן אינדיקציות ישירות לטיפול נגד יתר לחץ דם, שמטרתו להוריד את לחץ הדם לטווח של 140/90 מ מ כספית. אומנות. ומניעת הגידול הבא שלו. לנשים הרות הסובלות מתסמונת של אי ספיקת איברים מרובה על רקע יתר לחץ דם, משתמשים בתרופות כאלהקרנות כמו Nifedipine, Sodium Nitroprusside, Dopegit.
המינון היומי המרבי של תרופות מחושב על ידי רופא המיילדות-גינקולוג המטפל בנפרד עבור כל מטופל, בהתאם למשקל, לחומרת המחלה. חלק מהתרופות זמינות בצורת טבליות, בעוד שאחרות ניתנות להזרקה. בימים הראשונים של הטיפול, מומחים רושמים תרופות במינון המינימלי, ומגדילים בהדרגה את הכמות היומית של חומרים פעילים. כל שינוי בטקטיקות הטיפוליות צריך לבוא לידי ביטוי בפרוטוקול הטיפול. רעלת הריון ואקלמפסיה בנשים בהריון דורשות טיפול אחזקה ארוך טווח נגד יתר לחץ דם (נטילת תרופות המבוססות על מתילדופה) עד הלידה. במקרה של הידרדרות פתאומית במצב הנגרמת על ידי עליית לחץ, מומלץ להשתמש בתרופות כמו Nifedipine, Naniprus והאנלוגים שלהם לשימוש דחוף.
אי אפשר להשלים טיפול במגנזיום והורדת לחץ דם מיד לאחר הלידה. ליולדת רושמים את המינון המינימלי של תרופות ביום שלמחרת, שחשוב במיוחד כדי לשמור על לחץ הדם שלה. ברגע שמצבה של האם הטרייה מתייצב, התרופות נסוגות בהדרגה.
כללי משלוח
ההמלצות הקליניות המצוינות לאקלמפסיה ורעלת הריון אינן תמיד יעילות. במקרים חמורים הדרך היחידה לרפא מצב פתולוגי זה היא להיפטר מהעובר, שכן ההריון והתהליכים הקשורים להיווצרות והתזונה של השליה הם הגורמים לתסמונת. אם נוגד פרכוסים וטיפול סימפטומטי להורדת לחץ דם אינו נותן את התוצאות הרצויות, האישה מוכנה ללידה דחופה, אחרת אף מומחה לא יכול להבטיח את בטיחות חייה.
חשוב להבין שלא ניתן לכנות רעלת הריון או רעלת הריון כשלעצמה אינדיקציה ישירה ללידה דחופה. לפני שתמשיך בגירוי פעילות הלידה, יש צורך להגיע להפסקת התקפים עוויתיים ולייצב את מצב האישה ההרה. הוצאת ילד מהרחם יכולה להתבצע הן באמצעות ניתוח קיסרי והן דרך תעלת הלידה הטבעית.
תאריך הלידה במקרה של תסמונת אי ספיקת איברים מרובה נקבע על ידי הרופא על סמך חומרת וחומרת הפתולוגיה. עם רעלת הריון קלה, לאישה יש כל סיכוי לשאת ילד למועד הלידה. אם אישה מאובחנת עם צורה חמורה של פתולוגיה, אז הלידה מתבצעת תוך 12 שעות לאחר ההקלה בהתקפים עוויתיים.

לא רעלת הריון ולא רעלת הריון נחשבות אינדיקציות מוחלטות לניתוח קיסרי. אפילו עם צורה חמורה של פתולוגיה, לידה טבעית עדיפה יותר. על ניתוח קיסרי, אנחנו מדברים רק במקרים מסובכים - למשל עם היפרדות שליה או גירוי לא יעיל של לידה. זירוז, כלומר זירוז לידה, יכול להיחשב גם כסוג של טיפול רפואי עקיף באקלמפסיה ורעלת הריון. נשים בהריון חייבות להשתמש בהרדמה אפידורלית, לשלוט בקצב הלב של העובר לאורך כל התהליך.
תןמאיים על תסמונת אי ספיקת איברים מרובה
התקף של אקלמפסיה יכול לעורר סיבוכים בלתי צפויים. בהיעדר טיפול נגד יתר לחץ דם ונוגדי פרכוסים, האישה ההרה מאוימת על ידי:
- בצקת ריאות;
- דלקת ריאות בשאיפה;
- התפתחות של אי ספיקת לב חריפה;
- פגיעה במחזור הדם המוחי (שבץ דימומי ואחריו שיתוק של אחד הצדדים או של שני הצדדים);
- ניתוק רשתית;
- בצקת מוחית;
- coma;
- פטאלי.
איבוד ראייה לטווח קצר אינו נשלל. בתקופה שלאחר הלידה, רעלת הריון או רעלת הריון עלולה להשאיר את חותמה בצורה של פסיכוזה, שמשך הזמן שלה מגיע ל-2-12 שבועות בממוצע.
האם ניתן למנוע את הבעיה
הטיפול באקלמפסיה ורעלת הריון בנשים בהריון, כפי שכבר צוין, הוא סימפטומטי בלבד. נכון לעכשיו, אי אפשר לחזות בדיוק אם תסמונת זו תתפתח אצל אישה בהריון או לא, לכן, רוב המומחים ממליצים ליטול במהלך ההריון כאמצעי מניעה למצבים פתולוגיים אלה:
- אספירין (לא יותר מ-75-120 מ"ג ליום), עד 20-22 שבועות;
- תכשירי סידן (סידן גלוקונאט, סידן גליצרופוספט).
קרנות אלו מפחיתות את הסבירות לפתח רעלת הריון בנשים הרות בסיכון. בינתיים, מינונים קטנים של אספירין מומלצים גם לחולים שאין להם סיכון לפתח פתולוגיה.
הדעה שגויה היא שאמצעי מניעה יעיליםרעלת הריון בולטת:
- דיאטה ללא מלחים וצריכת נוזלים מינימלית;
- הגבלה בתזונה של חלבונים ופחמימות;
- נטילת תכשירים המכילים ברזל, קומפלקסים של ויטמינים ומינרלים עם חומצה פולית, מגנזיום, אבץ.
מוּמלָץ:
רעלת הריון מוקדמת בנשים בהריון: סימנים, תסמינים וטיפול

במהלך ההריון, הגוף הנשי צריך לפתור מספר עצום של משימות לא סטנדרטיות. העבודה של איברים ומערכות רבים נבנית מחדש, ממחזור הדם ועד לחילוף החומרים. למרבה הצער, הגוף שלנו לא תמיד מתמודד עם זה בהצלחה, ולכן ישנן תקלות בגוף האופייניות להריון. אחת הפתולוגיות הנפוצות ביותר של הריון היא רעלת הריון. זה יכול להיות מוקדם או מאוחר
הריון בזמן נטילת גלולות למניעת הריון: תסמינים, סימנים. הריון חוץ רחמי בזמן נטילת גלולות למניעת הריון

כיום, לפי ארגון הבריאות העולמי, אמצעי המניעה האמינים ביותר הם גלולות למניעת הריון. האמינות שלהם מגיעה ל-98%, וזו הסיבה שיותר מ-50% מהנשים ברחבי העולם מעדיפות את שיטת ההגנה הספציפית הזו מפני הריון לא רצוי. אבל 98% הם עדיין לא ערובה מלאה, ובפרקטיקה הרפואית ישנם מקרים בהם התרחש הריון תוך כדי נטילת גלולות למניעת הריון. למה זה יכול לקרות?
רעלת הריון בנשים בהריון: סיבות, תסמינים, טיפול, דיאטה, מניעה

מחלה כמו גסטוזיס יכולה להיחשב כסוג של תופעת לוואי של הריון, היא נצפית אצל נשים רבות שנמצאות במצב מעניין. וכפי שמראה בפועל, זה 30%. למרבה המזל, לאחר לידת ילד, הפתולוגיה נעלמת
האם נשים בהריון יכולות לשתות מים מוגזים: סוגי מים מוגזים, שמירה על מאזן המים בגוף, היתרונות של מים מינרליים, חוות דעת של נשים בהריון ועצות של גינקולוגים

הריון הוא השלב הראשוני החשוב ביותר של האמהות. התפתחות התינוק שלה תהיה תלויה באחריות שבה אישה ניגשת לבריאותה בזמן זה. איך לא לפגוע בעצמכם ובילדכם, האם כדאי לשנות את התנהגות האכילה ומה הנזק או התועלת של מים מוגזים, תלמדו ממאמר זה
האם ניתן להסיר שיניים במהלך הריון: בחירת משכך כאבים בטוח, השפעתו על גוף האישה והעובר, חוות דעת של נשים בהריון וייעוץ מרופא נשים

במהלך ההריון יכולות להופיע מגוון בעיות בחלל הפה, אך עששת בנאלית שכיחה יותר מאחרות. נכון, לפעמים הנזק לשן הוא כל כך גדול שלרופא יש המלצה סבירה לחלוטין להסרה. אבל האם ניתן להסיר שיניים בהריון? איך זה מאיים על האם והילד, אילו סיכונים מחכים לאישה אם היא תיתן למצב לעבור את שלו?