2026 מְחַבֵּר: Priscilla Miln | miln@babymagazinclub.com. שונה לאחרונה: 2025-01-22 18:00:57
האבחנה של "שליה נמוכה" נקבעת על בסיס בדיקת אולטרסאונד ובדיקה מיילדת. בדיקת אולטרסאונד מתוכננת של נשים בהריון עוזרת לזהות את הפתולוגיה בזמן ובמידת הצורך לרשום את הטיפול הדרוש. אילו סוגי פתולוגיה קיימים? האם ניתן לטפל בזה?
שלייה קדמית
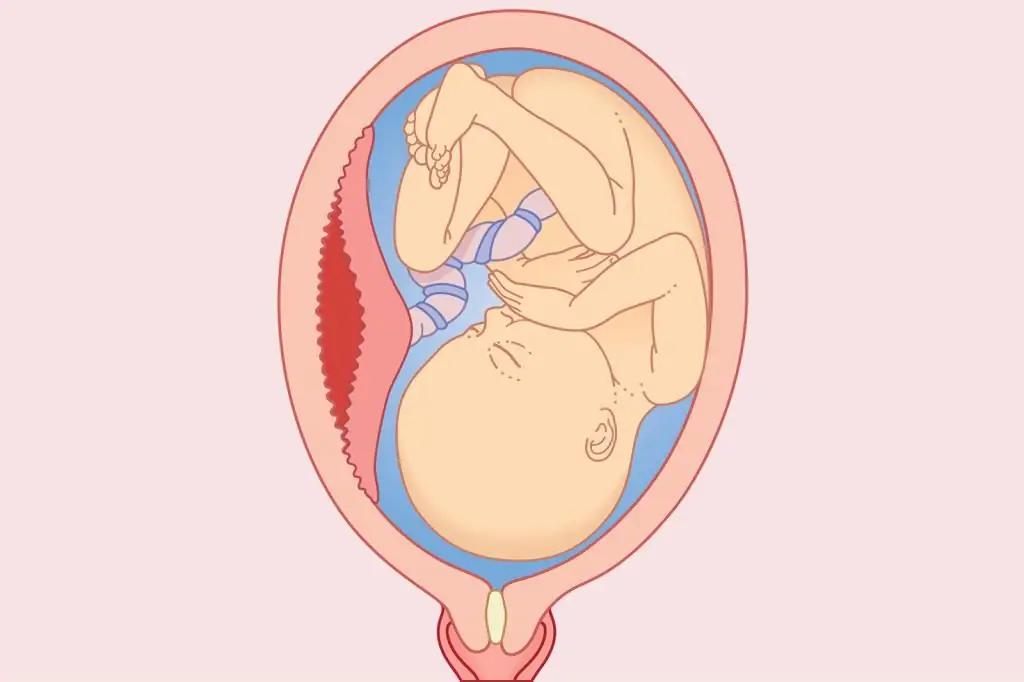
שליה קדמית נמוכה היא מצב שבו העובר נצמד לדופן בתחתית הרחם וממוקם 6 ס מ מהיציאה ממנו.
תופעה זו מסוכנת כדלקמן:
- העובר הגדל לוחץ על החלק הקדמי של הרחם.
- יש סיכון להפרדה של השליה מדופן הרחם ודימום נרתיקי, שבתורו, ללא טיפול מתאים, מוביל בדרך כלל למוות של העובר.
- אספקה מספקת של חמצן לעובר.
סיבות:
- נזק לרירית הרחם;
- תפרים לאחר ניתוח;
- תכונות אנטומיות.
אין טיפול לתופעה זו. מומלץ רק לא להחמיר את המצב.
יש צורך לוותר על סקס ופעילות גופנית. אם מתגלה דימום, פנה מיד לטיפול רפואי. אין לדלג על נסיעות למומחים ואולטרסאונד. אם יישמעו המלצות אלו, המצב ישתפר בשליש השלישי.
מדוע ומדוע סיליה נמוכה מסוכנת? לפעמים במהלך הלידה, נדרשת התערבות רפואית דחופה. כלומר, שק מי השפיר מחורר. אם נשקפת סכנה לחייו של העובר, ניתן לבצע ניתוח קיסרי.
עם זאת, אבחנה זו אינה יכולה להיות גורם המוביל להפסקה מוקדמת של הריון. יש צורך רק לעקוב בקפדנות אחר עצות הרופאים.

מיקום על הקיר האחורי: תכונות
שליה אחורית נמוכה בטוחה יותר לעובר מאשר קדמית. כי במקרה הזה:
- מובטחת חוסר התנועה המוחלט של השליה, מה שמפחית את הסיכון לדלקת, היפרעות.
- מפחית את הסיכון לפציעה לאם ולעובר.
- זעזועים ותנועות מורגשות בקלות רבה יותר, חומרים ויראליים ודלקתיים כמעט ולא חודרים לעובר, גורמים סביבתיים שליליים משפיעים פחות על בריאות הילד.
- הסיכוי לפציעת לידה עקב מצג ממוזער.
- יש סיכוי ללדת באופן טבעי.
- בטוח לחלוטין עם צלקות ברחם.
- מתרחש כאשר הילד הראשון נולד בניתוח קיסרי.
סיבות לפתולוגיה
המומחים אינם קובעים את הסיבה המדויקת,לפיו אישה בהריון יכולה לפתח שליה נמוכה.
אבל עדיין, כמה מהגורמים הסבירים ביותר בולטים:
- אנטומיה של מערכת הרבייה.
- מחלות כלי דם בעבר, תהליכים זיהומיים או דלקתיים.
- התערבויות כירורגיות. זה כולל הפלות.
- מומים גופניים מולדים של העובר.
- נרכש כתוצאה מחשיפה לגורמים פתולוגיים שליליים.
- גיל המטופל.
- היסטוריה של שרירנים ברחם.
- משלוח ראשון.
- דלקת בשחלות, היווצרות ציסטה.
- אנמיה.

קבוצת סיכון
קבוצת הסיכון להתפתחות שליה נמוכה כוללת:
- לידה מאוחרת (נשים מעל גיל 35).
- חולים שסבלו ממחלות זיהומיות ודלקתיות מורכבות בבגרותם.
- מצפים לאמהות עם יותר מילד אחד בו-זמנית.
- נשים עם היסטוריה של שרירנים ברחם.
- נערות צעירות הנתונות באופן קבוע לעומס יתר רציני (ספורטאים העוסקים בעבודה מסוכנת).
תסמינים
שם לב שאישה בהריון עם שליה כזו עלולה לפתח רעלת הריון מאוחרת, יש ירידה בלחץ הדם. בנוסף, לילד אין מספיק חמצן להתפתחות מלאה. אבל אם המיקום אינו קריטי לחלוטין, ייתכן שאישה לא תבחין בסימנים משמעותיים של התפתחות שליה נמוכה.
אישה עשויה לדווח על הופעת תסמינים, בדרך כללמאפיין את תהליך ההפלה:
- כאבי חיתוך או משיכה בבטן התחתונה;
- הפרשה עם קצת דם.
במהלך הלידה של ילד, חשוב לאישה הרה לעקוב אחר בריאותה, שכן ברוב המקרים, היפרדות שליה בשלב הראשונית אינה סובלת מכאבים מיוחדים. אבל מצב זה יכול להזיק מאוד לילד.

Diagnosis
באולטרסאונד ראשון בשבועות 12-16 להריון, הרופא יכול לקבוע הימצאות של מיקום נמוך של השליה ומידתה. כמו כן במהלך המחקר, יש צורך להעריך את רמת זרימת הדם בכלי הדם, את גודל השליה, את מצב העובר בכללותו. ההגדרה של אנומליה זו בשליש הראשון להריון אינה קריטית, שכן השליה גדלה עם הילד, ועשויה להזיז במהלך ההיריון.
לכן, הכרחי לאשר את האבחנה של "שליה נמוכה" על ידי אולטרסאונד המבוצע בשליש השני והשלישי של ההריון בשבועות 20-22 ו-32-34, בהתאמה. לעתים קרובות קורה שסמוך יותר ללידה, השליה יכולה להתקדם ולתפוס תנוחה נורמלית בתחילת הלידה. אם למטופל יש כתמים, מבוצעת בדיקה מיילדת בכיסא הגינקולוגי.
עם רמה בולטת של שליה נמוכה, הרופא יכול למשש את הקצה או אפילו חלק קטן מהשליה דרך הלוע הפנימי. במקרה זה, יש צורך במעקב קפדני אחר האישה ההרה ולפתור את נושא הלידה.

טיפול עבור מיקום נמוך
השליה ממלאת תפקיד מכריע בהריון. היא מגנה על העובר. בעזרת השליה העובר מקבל את ההגנה והתזונה הדרושים. אבל, למרבה הצער, במהלך התפתחות השליה, יתכנו סטיות שונות הכוללות את מיקומה הנמוך.
עם התפתחות זו של השליה, קיימת סכנה להתפתחות לא תקינה של העובר. העובר אינו מקבל מספיק חמצן וחומרי הזנה הדרושים להתפתחותו.
למרבה הצער, אין עדיין טיפול תרופתי יעיל לשלייה נמוכה בהריון.
אבל עדיין יש מספר כללים שיש לפעול לפיהם:
- כל פעילות גופנית אסורה לחלוטין. יש לשכוח קפיצה, ריצה, נשיאת משקלים או תנועות פתאומיות.
- יש לנטוש לחלוטין את חיי המין.
- מומלץ להגיע לביקורים קבועים אצל רופא הנשים. בהמלצת רופא יש לשכב מיד לשימור. בדרך זו, ניתן למנוע הפלה.
- אם אתה חווה תסמיני דימום, פנה מיד לטיפול רפואי.
- כאשר שוכבים, הקפידו לשים כריות מתחת לרגליים.
לפיכך, למרות כל הסכנה, השליה נמוכה בפיקוח רופא ושמירה על כל העצות ברוב המקרים לא יכולה להוביל לתוצאות חמורות.
תחבושת תשפר את המצב
תחבושת היא כלי לתמיכה נוספת בבטן של אישה בהריון. זהו תנאי הכרחי להובלה מוצלחת של העובר ולשימור טונוס הרחם,בריאות שרירי הגב.

במהלך הריון תקין, אישה בהחלט צריכה להשתמש בתחבושת עם שליה נמוכה כדי להעלות באופן טבעי את רמת הרחם ולחבר את השליה במקום הנכון.
במקרה של היווצרות של מאפיינים מבניים של רירית הרחם או הופעת מצג עכוז, התחבושת נקבעת אך ורק על פי המלצות הרופא.
בתחילת הריון עם השליה נמוכה, מותר שימוש בתחבושת. עם זאת, לא כל סוג של מוצר טיפולי ומניעתי מסוגל להתאים לאם לעתיד. בחנויות מתמחות, כדאי לבחור בדגמים בעלי מבנה נמוך שמרימים את הבטן מתחת לטבור.
נשים בלידה עם פגמים במערכת השרירים והשלד נדרשות לחבוש תחבושת מהיום הראשון להריון האחרון. על רופא המיילדות-גינקולוג המטפל להתייעץ לגבי הכללים לשימוש בו ולגבי דגמים זמינים, בהתבסס על נתוני אולטרסאונד.
במקרה שהרופא אוסר באופן מוחלט על שימוש בתחבושות בטן, אתה יכול להשתמש בתחתונים מיוחדים ללא תפרים לנשים בהריון. הוא מספק את התמיכה שאתה צריך מבלי לדחוף או לצבוט.

פגישת לידה
ברוב המקרים, אישה שאובחנה עם "שליה נמוכה" או "מצגת עכוז" אינה מסוגלת ללדת באופן טבעי. כדי לנהל את הלידה בצורה טבעית ככל האפשר, מומחים של מוסד רפואי רושמים אולטרסאונד נוסף.המחקר מתבצע מיד לפני הלידה. זה מאפשר לך לוודא שתעלת הלידה פתוחה, ושום דבר לא מפריע למעבר של הילד.
לידה עצמאית עם השליה נמוכה מותרת רק באישור מומחים.
במקרה ששק העובר והשליה יורדים לגמרי, סוגרים את היציאה, מתקבלת החלטה על ביצוע ניתוח קיסרי. ללא ניתוח כזה קיים איום ממשי על החיים והבריאות של האם והילד. במקרה זה, קיים סיכון לנזק לחצוצרות ולכלים גדולים.
כל אישה חושבת על הבריאות שלה במהלך ההריון. אחרי הכל, זה ישפיע על חיי הילד שלה.
מה לעשות עם השליה נמוכה במהלך ההריון
כולם יודעים שאפשר להסיר את האבחנה בסוף ההריון. רק מספר קטן של נשים ישמור אותו.
אז נסה את הטיפים הבאים:
- נסה לנוח יותר;
- אל תכריע ותתכופף לעתים קרובות;
- לכי לרופא הנשים, עברו דרך כל הרופאים הדרושים;
- לאחר מכן, בצע את כל המבחנים.
אם אתה מרגיש כאב בבטן, פנה לעמדה אופקית. אז תתקשר לאמבולנס.

כללי התנהגות בשלייה נמוכה
אם יתקיימו כללים אלה, הפתולוגיה עלולה להיעלם:
- תפסיק לרוץ וענפי ספורט אחרים.
- לפני שאתם יוצאים לחופשה או לטיול ארוך, התייעצו עםגינקולוג.
- השתמש בכל הוויטמינים הדרושים שנקבעו על ידי מומחה.
- שכח מלחץ.
- להיות בחוץ לעתים קרובות יותר. זה חשוב לגוף שלך.
אילו תחזיות
המונח הרפואי "שליה נמוכה" פירושו שמקום התינוק מוצמד די נמוך מהלוע התחתון - כ-6-8 ס"מ. במצב זה של העובר, כמעט בלתי אפשרי ללדת באופן טבעי, אבל עדיין הרופאים משאירים סיכוי לתוצאה מוצלחת, כאשר הרחם גדל ומתמתח כלפי מעלה.
מוּמלָץ:
היפרדות שליה בתחילת הריון: סיבות, תסמינים, טיפול, השלכות
קצב החיים המודרני ושפע של מתח גורמים לרוב להיפרדות שליה בתחילת ההריון. עם פתולוגיה כזו, נשים רבות שוכבות בשימור. במהלך השליש הראשון, כל השפעה שלילית על המצב הפיזי או המוסרי של האם עלולה להיות קטלנית. אבל אם אתה מבחין בסטייה בזמן, יש כל סיכוי להימנע מאובדן ילד
הפרשות תפוזים במהלך ההריון: סיבות, תסמינים, טיפול והמלצות מרופאי נשים

הפרשות כתומות במהלך ההריון ברוב המקרים אינן הנורמה. ביטוי פתולוגי כזה צריך תמיד להיות מדאיג ולשמש סיבה ללכת לרופא. אילו מחלות אצל נשים בהריון גורמות לליחה להפוך לכתום? ומה לעשות כאשר מופיעות הפרשות כאלה? על שאלות אלו נענה במאמר
אוליגו במהלך ההריון: סיבות, תסמינים, טיפול, השלכות

הריון הוא הזמן הטוב ביותר בחייה של כל ילדה. אבל לא לכולם זה הולך בצורה חלקה כמו שהם היו רוצים. למישהו יש כאבים בבטן התחתונה, יש נשים שחוות אי נוחות ברגליים ועוד הרבה יותר. רצוי להתייעץ עם רופא בהופעה הראשונה של אי נוחות
טונוס הרחם במהלך ההריון בשליש השני: תסמינים, סיבות, טיפול, השלכות

מהו הטון של הרחם במהלך ההריון בשליש השני. תסמינים אופייניים וגורמים למחלה. שיטות טיפול יעילות והשלכות אפשריות. המלצות מעשיות, תרופות בשימוש, תרגילים
יתר לחץ דם במהלך הריון: סיבות אפשריות, תסמינים, טיפול, לחץ תקין במהלך ההריון, עצות והמלצות מרופא נשים
מהו תת לחץ דם במהלך הריון? האם זו מחלה פשוטה, או פתולוגיה קשה הדורשת טיפול רפואי מיידי? על זה נדבר היום. בתקופת לידת התינוק, כל אישה מתמודדת עם מחלות שונות, כי הגוף עובד "בשלוש משמרות", ומתעייף לפי הסדר. בשלב זה, המחלות הכרוניות מחמירות, כמו כן מתעוררות מחלות "שינה", שלא ניתן היה לחשוד בהן לפני ההיריון

